назад
Данная статья предоставлена асс. каф. ВМОТ ВМедА (СПб), к.м.н. Корзуном А.И.
Корзун А.И., Кириллова М.В.
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА ИНГИБИТОРОВ АПФ
Военно-медицинская академия, Санкт-Петербург
Последнее время все чаще говорят о «классовых» эффектах ингибиторов АПФ, подразумевая при этом, что все они оказывают примерно одинаковое фармакологическое и органопротективное действие. Так ли это на самом деле? Все ли ингибиторы АПФ одинаковы? Ответу на этот вопрос и посвящен настоящий обзор.
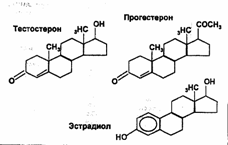
Профессор Н.А. Грацианский (2002) для лучшего понимания различий молекул часто приводит следующий пример, показывая три весьма похожие химические формулы –

Казалось бы минимальные различия в химической структуре, но какие разные эффекты у этих молекул –
Еще один пример похожих формул – d- и l- соталол. Большие надежды возлагались на d-соталол, препарат со свойствами 3 класса антиаритмиков. В то время как, l-соталол представлял собой препарат с преимущественно бета-блокирующими свойствами, т.е. один из многих. Но в исследовании SWORD (Lancet 1996; 348: 7 – 12) d-соталол продемонстрировал достоверно большую летальность, по сравнению с плацебо. А ведь различия здесь еще более тонкие – d и l изомеры одной и той же молекулы, т.е. только один хвостик молекулы смотрит налево, а в другом случае – направо. При этом сколь существенна разница в действии препарата.
В данном случае рассматривались похожие молекулы, химические же формулы ингибиторов АПФ чрезвычайно разнообразны. Часть из них имеет в основе L-пролин, другие – карбоновые кислоты, третьи – эфиры карбоновых кислот. У двух ингибиторов АПФ в составе формулы присутствует сера (каптоприл, спираприл), у одного – фосфор (фосиноприл). Число атомов азота в формулах колеблется от 1 до 3, число атомов кислорода – от 3 до 7. Число атомов углерода от 9 до 30, а водорода – 15 до 46. Для наглядности приводим формулы ингибиторов АПФ, зарегистрированных в России.
Таблица 1.
Химическая структура ингибиторов АПФ (РЛС – 2002).
Иными словами, у ингибиторов АПФ совершенно не похожие молекулы. Но если по эффектам отличаются даже почти идентичные молекулы, то почему эффекты таких разных молекул должны быть схожими. Исходя из этого, действие ингибиторов АПФ не может быть абсолютно одинаковым.
Еще одним доказательством неминуемых различий ингибиторов АПФ между собой является изобилие их классификаций: по наличию или отсутствию первичной активности, по путям выведения, по наличию в формуле серы или фосфора и т.д.
ТРАДИЦИОННОЕ СРАВНЕНИЕ ИНГИБИТОРОВ АПФ.
В России зарегистрированы различными фирмами под разными названиями 12 молекул ингибиторов АПФ.
Таблица 2
Фармакокинетика ингибиторов АПФ (1)
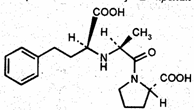
По фармакокинетике (табл. 2) ингибиторы АПФ разделяются на две группы. Первые – первично активные препараты (каптоприл и лизиноприл), вторые (все остальные) – неактивные вещества, образующие активный метаболит (…прилат) после трансформации в печени и/или в слизистой ЖКТ. Сравните молекулы не активного эналаприла и активного эналаприлата.
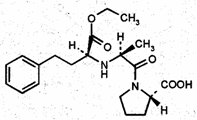
 эналаприл
эналаприлат
эналаприл
эналаприлат
Соответственно, при заболеваниях ЖКТ и печени препараты, нуждающиеся в трансформации для приобретения активности, действуют слабее (2).
Почечная экскреция – главный путь элиминации всех известных активных ингибиторов АПФ и активных диацидных метаболитов большинства исходно неактивных препаратов (3). Поэтому у больных с почечной недостаточностью обычно рекомендуется начинать терапию с назначения более низких доз ингибиторов, чем у больных с нормальной функцией почек. Среди ингибиторов АПФ выделяются несколько препаратов, активные диацидные метаболиты которых выводятся не только через почки, но и с желчью и калом. К ингибиторам АПФ с двумя основными путями элиминации или с преимущественно печеночной элиминацией относятся рамиприл, моэксиприл, спираприл, трандолаприл и фосиноприл (3). Совершенно очевидно, что эти ингибиторы АПФ более безопасны при длительном применении, чем препараты с преимущественно почечной элиминацией (3).
Большинство ингибиторов АПФ назначаются независимо от приема пищи, исключение составляют каптоприл, цилазаприл и моэксприл, которые необходимо принимать натощак (1). Отдельно остановимся на кратности приема ингибиторов АПФ. В настоящее время оптимальным (с позиций комплаентности) является однократный прием препарата, но такой прием применим не ко всем ингибиторам АПФ. Кратность приема определяется по времени создания максимальной концентрации препарата, времени полувыведения и процентом связи препарата с белками плазмы (это удлиняет длительность действия). Среди ингибиторов АПФ есть препараты, образующие с активным центром этого фермента как относительно слабую (каптоприл), так и прочную (рамиприл, периндоприл, лизиноприл) связь (21). Так, например, константа ингибирования АПФ у рамиприла в 47 раз больше, чем у каптоприла и в 7 раз больше, чем у эналаприла. Это позволяет разделить ингибиторы АПФ на более или менее мощные (в расчете миллиграмм на миллиграмм). И это же немного влияет на продолжительность действия (21). Здесь уместно напоминание о печальном опыте применения короткодействующего нифедипина в кардиологии (ABCD trials – Am J Cardiol 1998;82:9R-14R). Опасность однократного приема препарата, действующего менее суток, в том, что, принимая лекарство утром после пробуждения, больной остается без защиты в предподъемное время (самое опасное для развития сердечно-сосудистых осложнений) следующего дня. В наибольшей степени это касается эналаприла и периндоприла, которые, исходя из их фармакокинетики (1, табл. 2), необходимо назначать дважды в сутки. С другой стороны, почему важна фармакокинетика? Ответ прост - для приверженности терапии. Чем лучше фармакокинетика (однократный прием и независимость от приема пищи), тем более удобен для больного прием препарата, тем выше комплаентность. Необходимость выбора более комплаентного из препаратов с доказанной эффективностью очевидна.
Таблица 3
Показания, побочные эффекты, симптомы передозировки и стоимость ингибиторов АПФ
Наиболее широкий список показаний к применению (табл. 3) имеют эналаприл и рамиприл (1). Эти ингибиторы АПФ применяют как при артериальной гипертензии и хронической недостаточности кровообращения, так и при ишемической болезни сердца, включая острый инфаркт миокарда (4), хронической почечной недостаточности (5) и сахарном диабете (6). Рамиприл, также, применяют для профилактики инсульта. Каптоприл, лизиноприл, фосиноприл, квинаприл и спираприл применяют преимущественно при артериальной гипертензии и хронической недостаточности кровообращения. Трандолаприл, кроме этого, показан при ишемической болезни сердца (16). Цилазаприл назначают в основном при артериальной гипертензии. Периндоприл в силу слабого гипотензивного действия (отсутствие эффекта первой дозы) лучше назначать только при хронической недостаточности кровообращения (7, 8). Моэксприл показан женщинам в менопаузе, страдающим артериальной гипертензией (20).
Среди побочных эффектов основным для всех ингибиторов АПФ является кашель. Большинство ингибиторов АПФ могут вызывать ангионевротический отек (синдром Стивенса-Джонсона). Лизиноприл в большей степени, чем другие ингибиторы АПФ, способен вызывать импотенцию (9). Для некоторых ингибиторов АПФ свойственна фотосенсибилизация.
Симптомы передозировки связаны с гипотонией и, как следствие, развитием острой недостаточности коронарного и/или мозгового кровообращения (1). Только в отношение периндоприла существуют сведения о 100% летальности при его передозировке в опыте у крыс (10).
Фармакоэкономика и генерики.
Учитывая уровень доходов населения России, зачастую фармакоэкономические параметры являются определяющими при выборе лечения больного. Ингибиторы АПФ в настоящее время относятся к финансово доступным препаратам. Для адекватной оценки стоимостных показателей принято высчитывать цену 30-тидневного курса приема препарата. Для ингибиторов АПФ стоимость такого курса (таблица 3) колеблется от 40 рублей (эналаприл) до 852 рублей (периндоприл).
Цена – важнейший показатель приверженности терапии для большинства населения мира и России. Генерики (или дженерики), как правило, значительно дешевле оригинальных препаратов (нет затрат на разработку и испытания молекулы). Кроме того, фирмы выбирают для производства генериков, как правило, наиболее эффективные и популярные препараты. Важно, чтобы производство генериков соответствовало стандартам GMP (Good Manufacturing Practice). Наиболее экономически эффективными являются препараты, принимаемые 1 – 2 раза в сутки, и, являющиеся генериками: эналаприл, лизиноприл, рамиприл (11). Приводим таблицу (табл. 4) с коммерческими названиями ингибиторов АПФ, которые продаются в аптеках России.
Таблица 4
Коммерческие названия иАПФ (1, 11)
|
Международное название |
Оригинальный препарат, фирмы разработчика |
Генерики |
|
Каптоприл |
капотен |
тензиомин, ангиоприл, апо-капто, рилкаптон, ген-каптоприл, каптоприл-мик |
|
Эналаприл |
ренитек |
энап, инворил, эднит, берлиприл, кальпирен, миниприл, миоприл, эналаприл-акри, веро-эналаприл, эналаприл-ICN, энам, энвас |
|
Лизиноприл |
В России не зарегистрирован |
синоприл, диротон, лизорил, даприл |
|
Квинаприл |
аккупро |
|
|
Рамиприл |
тритаце |
корприл |
|
Трандолаприл |
гоптен |
|
|
Фосиноприл |
моноприл |
|
|
Периндоприл |
престариум |
коверекс |
|
Моэксприл |
моэкс |
|
|
Беназеприл |
лотензин |
|
|
Цилазаприл |
инхибейс |
|
|
Спираприл |
В России не зарегистрирован |
квадроприл |
СРАВНЕНИЕ ИНГИБИТОРОВ АПФ С ПОЗИЦИЙ ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЫ.
Рассмотрим исторические аспекты подходов к лечению в кардиологии. На первом этапе лечили симптом, т.е. при АГ снижали АД, при ХНК уменьшали отеки и одышку, при ИБС лечили стенокардию, при диабете понижали сахар в крови и т.д. Это была сиюминутная тактика, дающая немедленный результат, но с неопределенным прогнозом. На следующем историческом этапе цели лечения сместились в сторону влияния на прогноз, т.е. при назначении лечения старались увеличить продолжительность жизни, улучшить качество жизни и защитить органы мишени заболевания.
На следующем этапе при назначении той или иной терапии стали использовать доказательства. Вначале это были доказательства безопасности лечения, иными словами заповедь «не навреди» на уровне многоцентровых двойных слепых и рандомизированных исследований. В дальнейшем появились доказательства эффективности лечения. И так как история развивается по спирали, первыми доказательствами были доказательства сиюминутной эффективности, т.е. по «суррогатным» конечным точкам – при АГ – доказательство снижения АД, при ХНК – доказательство увеличения фракции выброса и т.д.
Завершающим этапом было получение доказательства прогностической эффективности, т.е. по «твердым» конечным точкам – снижение смертности и защита органов мишеней (мозг, сердце, почки).
В чем опасность лечения при отсутствии доказательств его эффективности. Приведем несколько примеров. Исследование CAST (22) – флекаинид эффективно устраняет желудочковые аритмии, но достоверно увеличивает летальность. Эстрогены при менопаузе рассматривались как препараты, снижающие риск развития сердечно-сосудистых заболеваний. Исследования PHOREA, HERS (22) показали увеличение летальности от сердечно-сосудистых заболеваний при приеме гормонально-заместительной терапии при менопаузе, что заставило исключить этот пункт из руководства Американского Колледжа Кардиологии по профилактике смерти при атеросклерозе. Исследование ALLHAT (22) – доксазозин вызывает развитие сердечной недостаточности.
Церивастатин – увеличивает летальность, в связи с чем, он снят с производства. А ведь предполагали «классовый» эффект статинов! Необходимо помнить и учитывать трагический опыт применения церивастатина (Bayer, Германия). Успех изученных препаратов фармакологической группы статинов существенно снизил бдительность кардиологов к другим средствам этой группы. При этом нельзя исключить возможность повторения подобной истории с каким-либо малоизученным ингибитором АПФ (цилаза-, квина-, фосино-, периндо-, спира-, беназе-, моэкси-, зофено-, дела- или трандола-ПРИЛОМ). Для исключения возможности повторения трагической истории церивастатина необходимо использовать в повседневной клинической практике только хорошо изученные ингибиторы АПФ, т.е. с доказанными эффектами по «твердым» конечным точкам. Иными словами, необходимо внедрение принципов доказательной медицины в повседневную практику.
Какие есть виды доказательств? Принципиально их два: TRIAL (многоцентровое рандомизированное контролируемое исследование) и МЕТА-АНАЛИЗ (объединение баз данных нескольких Trial в одну и анализ этой объединенной базы). Что из них более весомо и значимо? Казалось бы, мета-анализ объединяет в себе сразу несколько Trials. Но если мета-анализ объединяет не качественные и «суррогатные» Trials? Или если Trials качественные и с «твердыми» конечными точками, то зачем мета-анализ? Иными словами, оба метода имеют равные права на существование.
Пример ошибочности выбора суррогатных точек в Trials. Исследование TREND (22) – показана обратимость эндотелиальной дисфункции (суррогатная точка) при приеме квинаприла. Но по данным исследования QUIET (22) – квинаприл не влияет на частоту ишемических событий («твердая» конечная точка). Т.е. улучшая функцию эндотелия, квинаприл является не эффективным препаратом с точки зрения прогноза.
С другой стороны, иногда воздействие через суррогатную точку должно сказаться на твердой конечной точке. Например, доказано, что снижение АД (суррогатная точка) улучшает прогноз («твердую» точку) – исследование НОТ (22). Но любое ли лекарство, снижающее АД, будет улучшать прогноз? Каждое средство влияет ведь не только на АД. При шоке АД снижается, но надо ли его применять в случае повышенного АД. Кроме того, в большинстве случаев остается неясным место суррогатной точки на пути от применения лекарства до получения «твердой» конечной точки и на этом ли пути расположена она.
В таблицах 5 и 6 приведены краткие описания Trials по ингибиторам АПФ и их количественная характеристика.
Таблица 5
Количественная характеристика всех завершенных Trials по ингибиторам АПФ и Trials с «твердыми» конечными точками (смерть, инфаркт миокарда, инсульт и т.д.). (22)
|
иАПФ |
Число Trial’s |
Число больных в них |
Число Trial’s с «твердыми» конечными точками |
Число больных в них |
|
каптоприл |
10 |
89 185 |
9 |
88 427 |
|
эналаприл |
14 |
30 340 |
10 |
27 961 |
|
рамиприл |
13 |
34 215 |
8 |
22 109 |
|
лизиноприл |
7 |
53 435 |
5 |
53 030 |
|
трандолаприл |
1 |
1 749 |
1 |
1 749 |
|
квинаприл |
3 |
5 621 |
1 |
129 |
|
периндоприл |
2 |
6 585 |
1 |
6 105 |
|
фозиноприл |
4 |
1 731 |
1 |
285 |
|
моэксприл |
1 |
93 |
- |
- |
|
спираприл |
2 |
843 |
1 |
248 |
|
цилазаприл |
2 |
2 129 |
1 |
1436 |
Таблица 6
Перечень и краткое описание всех Trials по ингибиторам АПФ (22).
Следующие две таблицы (табл. 7 и 8) посвящены качественной характеристике Trials по ингибиторам АПФ. В таблице 7 все исследования с «твердыми» конечными точками поделены на доказанные и не доказанные, т.е. с отсутствием достоверных различий или отрицательными результатами.
Таблица 7
Качественная характеристика ингибиторов АПФ по завершенным положительным и отрицательным Trials с «твердыми» конечными точками (смерть, инфаркт миокарда, инсульт и т.д.). (22)
Два последующих рисунка (рис. 1 и 2) иллюстрируют таблицу № 7.
В таблице 8 указаны только Trials с достоверными доказательствами по «твердым» конечным точкам. Все Trials в этой таблице разделены на различные показания к применению ингибиторов АПФ по условиям проведения исследований.
Таблица 8
Качественная характеристика иАПФ по завершенным положительным Trials с «твердыми» конечными точками (смерть, инфаркт миокарда, инсульт и т.д.) в отношении различных показаний к их применению (22).
|
Название |
Показания к назначению иАПФ и Trials с твердыми доказательствами |
|||||
|
АГ |
ХНК |
ИБС/ИМ |
ИНСД |
ХПН |
Инсульт |
|
|
Рамиприл |
HYCAR PLUR |
AIRE AIREX |
AIRE AIREX HEART HOPE LORAMI SECURE |
DIAB-HYCAR HOPE MICRO-HOPE |
MICRO-HOPE REIN |
HOPE |
|
Эналаприл |
ANBP2 ABCD |
CONSENSUS CASSIS NETWORK SOLVD V-HeFT-II |
PRACTICAL |
ABCD |
||
|
Лизиноприл |
ATLAS |
GISSI-3 |
EUCLID |
EUCLID |
||
|
Каптоприл |
Syst-China |
Hy-C |
CATS ISIS-4 SAVE |
|||
|
Фосиноприл |
FACET |
FAMIS |
FACET |
|||
|
Трандолаприл |
TRACE |
TRACE |
||||
|
Спирапирил |
CASSIS |
|||||
|
Зофеноприл |
SMILE |
|||||
|
Беназеприл |
AIPRI |
|||||
|
Квинаприл |
||||||
|
Периндоприл |
||||||
|
Моэксприл |
||||||
|
Цилазаприл |
||||||
|
Делаприл |
||||||
Право делать выводы из представленного материала принадлежит читателю. Таким образом, врач с учетом особенностей различных ингибиторов АПФ может максимально индивидуализировать их выбор, назначая наиболее подходящие и наиболее изученные препараты в каждом конкретном случае.
Список литературы:
1. РЛС Энциклопедия лекарств. Изд. 10, перераб., доп. / Под ред. Машковского М.Д. – М.: «РЛС-2003», 2002 – 1438 с.
2. Кушаковский М.С. Гипертоническая болезнь. – СПб.: СОТИС, 1995. - С. 243 – 253.
3. Преображенский Д.В., Сидоренко Б.А., Романова Н.Е., Шатунова И.М. Клиническая фармакология основных классов антигипертензивных препаратов // Consilllium Medicum: 2000, Т.2, № 3.
4. Алперт Дж., Френсис Г. Лечение инфаркта миокарда: Пер. с англ. – М.: Практика, 1994. – 255 с.
5. Шустов С.Б., Баранов В.Л., Яковлев В.А., Карлов В.А. Артериальные гипертензии. – СПб: «Специальная Литература», 1997. – 320 с.
6. Гогин Е.Е. Гипертоническая болезнь. – М.: МЦ УДП РФ, 1997. – С. 293 – 302.
7. Yusoff K., Razak T.A., Yusof N., Rafee N.M. Comparative efficacy of perindopril and enalapril once daily using 24-hour ambulatory blood pressure monitoring. // Int. J. Clin. Pract.: 1999, Jun; № 53, Vol. 4: 240. – P. 250.
8. Agabiti-Rosei E., Ambrosioni E., Finardi G., Folino P., Gambassi G., Malini P., Marchesi E., Muiesan M.L., Semplicini A., Pessina A.C. Perindopril versus captopril: efficacy and acceptability in an Italian multicenter trial. // Am. J. Med.: 1992, Apr, № 27; Vol. 92 (4B). – P. 79S-83S.
9. Cleland J.G., Thygesen K., Uretsky B.F., Armstrong P., Horowitz J.D., Massie B., Packer M., Poole-Wilson P.A., Ryden L. Cardiovascular critical event pathways for the progression of heart failure; a report from the ATLAS study. // Eur. Heart J.: 2001, Sep; № 22, Vol. 17. – P. 1601-1612.
10. Lan L.; Di Nicolantonio R.; Bramich C.; Morgan T.O. Brief treatment of SHR with an ACE inhibitor fails to cause long-term normotension but markedly increases mortality. // Clin. Exp. Pharmacol. Physiol., 1995, №12, Vol. 22, Suppl. 1, Р: S345 - S346.
11. Сводный прайс-лист: Лекарственные средства. // Фарминдекс: 2002, № 135. – С. 74 – 203
12. Кобалава Ж.Д., Котовская Ю.В. Артериальная гипертония 2000: ключевые аспекты диагностики, дифференциальной диагностики, профилактики, клиники и лечения. / Под ред. Моисеева В.С. – М.: «Фортэ АРТ», 2000. – 208 с.
13. Карпов Ю.А. Результаты исследования PROGRESS: предупреждение повторного мозгового инсульта с помощью периндоприла // РМЖ: 2001, № 13 - 14.
14. Komajda M. Cardiac insufficiency: what treatment? What dose? For which patients? Converting enzyme inhibitors and diuretics. // Arch. Mal. Coeur. Vaiss., 2000, 02, Vol. 93, Spec No 2: , P.:13-16.
15. Staessen J.A.; Bieniaszewski L.; Buntinx F.; Celis H.; Obrien E.T.; van Hoof R.; Fagard R. The trough-to-peak ratio as an instrument to evaluate antihypertensive drugs. The APTH Investigators. Ambulatory Blood Pressure and Treatment of Hypertension Trial. // Hypertension, 1995, №12, 26: 6 Pt 1, P.: 942-949.
16. Джанашия П.Х., Назаренко В.А., Николенко С.А. Современные аспекты клинического применения ингибиторов ангиотензин-превращающего фермента. – М.: РГМУ, 1999. – 48 с.
17. Heart Outcomes Prevention Evaluation (НОРЕ) Study investigators. Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of HOPE study and MICRO-HOPE substudy. // Lancet: 2000, Vol. 355. – P. 253 – 259.
18. Heart Outcomes Prevention Evaluation (НОРЕ) Study investigators. Effects of an angiotensin-converting enzyme inhibitor, ramipril, on cardiovascular events in high-risk patient. // New Engl. J. Med.: 2000, Vol. 342. – P. 145 – 153.
19. Рекомендации 1999 г. по лечению артериальной гипертензии международного общества по вопросам артериальной гипертензии и всемирной организации здравоохранения. – Артериальная гипертензия: 1999, том 5, № 2. – С.10.
20. Лавин Н. Эндокринология: Пер. с англ. – М.: Практика, 1999. – 1128 с.
21. Джанашия П.Х., Назаренко В.А., Николенко С.А. Фармакотерапия сердечно-сосудистых заболеваний. – М.: РГМУ, 1998. – С. 38 – 47.
22. What’s what: a guide to acronyms for cardiovascular trials. – Molndal: Sweden, 2001. – 663 p.
23. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Вып. 2. – М.: ГЭОТАР МЕДИЦИНА, 2001. – С. 10 – 125.
24. Справочник ВИДАЛЬ (Лекарственные препараты в России: справочник). – М.: АстраФармСервис, 2002 – 1488 с.
25. Ссылки на Trials приведены в сводной таблице № 6 по тексту.
